Comprendre l'impact du sommeil sur la douleur chronique
Une synthèse fondée sur la littérature scientifique : chaque affirmation est sourcée à une étude évaluée par les pairs et indexée dans PubMed.
Une relation à double sens
Que la douleur perturbe le sommeil est une évidence clinique. L'inverse l'est tout autant : un mauvais sommeil, quand il s'installe dans la durée, augmente le risque de développer une douleur chronique. Les travaux de la dernière décennie — grandes études de cohorte et expériences contrôlées — affinent ce constat : l'influence d'un mauvais sommeil sur l'apparition ultérieure d'une douleur paraît au moins aussi forte que l'influence inverse [1,2]. Une revue parue en 2026 dans EBioMedicine décrit comment cette interaction évolue au fil des âges de la vie. Chez l'enfant et l'adolescent, un sommeil de mauvaise qualité peut précéder l'apparition d'une douleur ; les auteurs évoquent des effets sur le développement du cerveau, encore en maturation, qui modifierait la façon dont la douleur, mais aussi les émotions, sont ensuite régulées. À l'âge adulte, le sommeil interagit avec d'autres facteurs : mode de vie, état psychologique, contraintes professionnelles. Chez les personnes âgées, enfin, la douleur chronique et d'autres affections — apnée du sommeil, dépression — détériorent encore le sommeil et entretiennent un cercle vicieux [9].

Les preuves les plus solides proviennent d'une vaste méta-analyse parue en 2024, qui rassemble seize études de cohorte représentant près de 117 000 personnes. Son verdict est clair : ceux qui dorment mal au départ développent plus souvent, dans les années qui suivent, des douleurs musculo-squelettiques chroniques (articulations, muscles, tendons). Cet effet est net à court terme, et il reste mesurable plusieurs années plus tard. La relation joue aussi en sens inverse — la douleur favorise à son tour les troubles du sommeil — mais sur le long terme, les preuves dans ce sens-là restent trop fragiles pour conclure [2].
L'étude norvégienne HUNT, qui a suivi pendant onze ans 13 429 adultes sans douleur musculo-squelettique chronique au départ, va dans le même sens. Ceux qui souffraient d'insomnie au moment de l'inclusion ont vu leur risque de développer une douleur diffuse — c'est-à-dire ressentie dans plusieurs parties du corps — augmenter de près de 60 %. Ce risque était presque doublé lorsque la douleur touchait cinq parties du corps ou plus [3].
Une revue de neurobiologie résume cette asymétrie sans détour : « les données émergentes suggèrent que les troubles du sommeil exercent une influence plus forte sur la douleur ultérieure que l'inverse » [4].

Quand le sommeil manque, la douleur s'intensifie
Une étude expérimentale a réduit volontairement de moitié le sommeil de 21 adultes en bonne santé pendant deux nuits. Le résultat est net : leur sensibilité à la douleur a augmenté. Pour les stimuli électriques les plus intenses, ils déclaraient ressentir plus de douleur qu'avant ; leur cerveau réagissait plus fortement à ces stimuli ; et il fallait moins de pression sur le trapèze (un muscle du dos et du cou) pour atteindre le seuil de douleur [5].
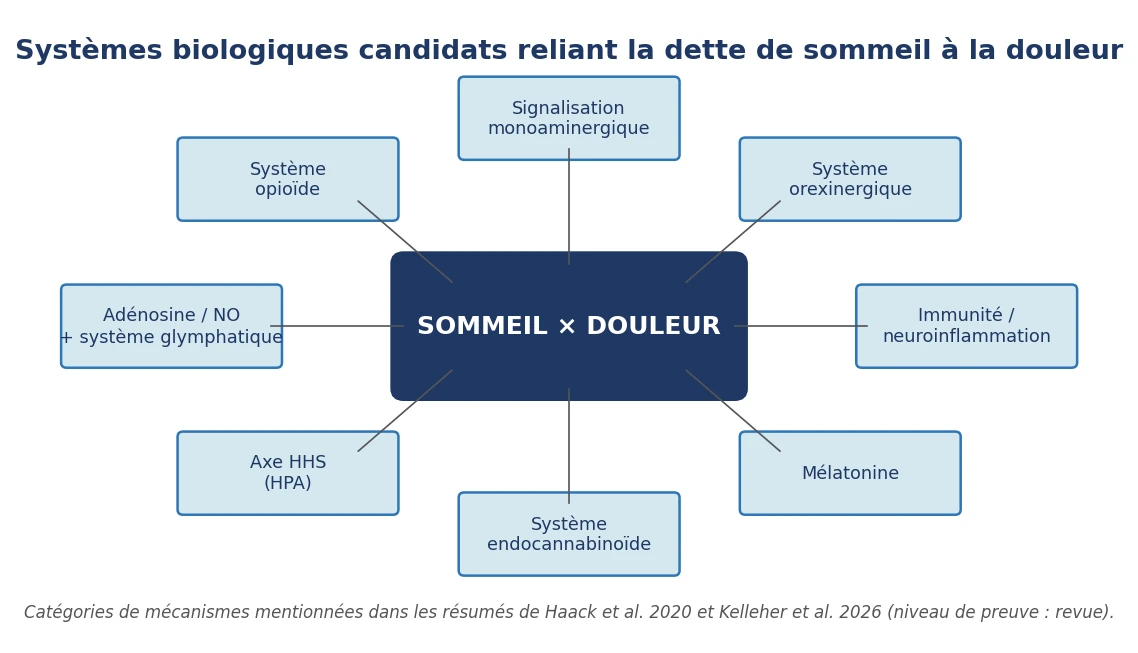
Les mécanismes biologiques en jeu
Une revue parue en 2020 dans Neuropsychopharmacology recense les systèmes biologiques par lesquels le manque de sommeil pourrait modifier la perception de la douleur. Les auteurs citent les systèmes opioïde, monoaminergique, orexinergique, immunitaire, mélatoninergique et endocannabinoïde, l'axe hypothalamo-hypophyso-surrénalien (axe HHS, équivalent du sigle anglais HPA), ainsi que la signalisation par l'adénosine et le monoxyde d'azote. La même revue rappelle, à l'inverse, que certains médicaments couramment prescrits peuvent eux aussi aggraver la douleur en perturbant le sommeil [1]. La revue d'EBioMedicine, parue en 2026, met l'accent sur trois mécanismes que l'on retrouve à tous les âges de la vie : un dérèglement de l'axe HHS, une neuroinflammation, et une altération de la clairance glymphatique. Ses auteurs proposent de considérer un mauvais sommeil apparu tôt dans la vie comme un facteur de risque modifiable de douleur chronique ultérieure [9].
Quels traitements aident vraiment ?
Parmi les traitements non médicamenteux, celui qui dispose des preuves les plus solides est la thérapie cognitivo-comportementale de l'insomnie (souvent abrégée TCC-I). Il s'agit d'un accompagnement structuré, encadré par un professionnel formé, qui repose sur des techniques précises — bien plus spécifique que les simples « conseils pour mieux dormir » que l'on trouve un peu partout en ligne.
Plusieurs études convergent. Chez 100 adultes qui souffraient à la fois d'arthrose du genou et d'insomnie, la TCC-I a réduit les réveils nocturnes ; et cette baisse des réveils annonçait une diminution de la douleur dans les mois qui suivaient. Environ une personne sur trois, au cours de l'étude, a vu sa douleur diminuer d'au moins 30 % [6]. Une grande synthèse publiée en 2022, qui rassemblait seize essais cliniques, est parvenue à la même conclusion : la TCC-I améliore le sommeil, la douleur, l'autonomie au quotidien et l'humeur. À l'inverse, une autre forme de thérapie cognitivo-comportementale, centrée cette fois sur la douleur seule, ne se distinguait pas significativement de la condition contrôle [7].
Le bénéfice sur la douleur n'est cependant pas systématique. Une étude récente a comparé, chez 123 adultes qui cumulaient une douleur rachidienne chronique non spécifique (du cou ou du dos) et une insomnie, deux prises en charge : la prise en charge antalgique de référence, seule, ou complétée par une TCC-I. Au bout d'un an, la douleur avait diminué dans les deux groupes — un peu plus avec la TCC-I, mais sans que la différence soit statistiquement nette. La TCC-I a en revanche clairement amélioré le sommeil, l'humeur et la fatigue, sans effet indésirable grave [8].
Le message à retenir : améliorer le sommeil aide, parfois beaucoup, mais ne « guérit » pas mécaniquement la douleur chronique.
En pratique : ce qui marche, ce qui ne marche pas
Que faire concrètement quand on cumule mauvais sommeil et douleur chronique ? La plus grande analyse disponible à ce jour, publiée en 2024 dans JAMA Psychiatry et qui rassemble plus de 240 études cliniques et plus de 31 000 patients, apporte des réponses précises — et certaines surprennent [10].
Ce qui aide réellement, dans le cadre d'un suivi structuré avec un thérapeute formé :
- Travailler sur les pensées et les croyances qui entretiennent l'insomnie : identifier, remettre en question et modifier les croyances peu utiles à propos du sommeil — c'est la restructuration cognitive.
- La pleine conscience et la thérapie d'acceptation et d'engagement (ACT). La pleine conscience est une pratique de méditation qui consiste à observer ses pensées, ses émotions et ses sensations dans l'instant présent, sans jugement. L'ACT aide à accepter les pensées et les émotions liées à l'insomnie tout en continuant à agir selon ses propres valeurs.
- Limiter d'abord le temps passé au lit à la durée moyenne de sommeil, augmentée d'environ 30 minutes ; puis l'ajuster ensuite — à la hausse ou à la baisse — selon l'efficacité du sommeil. C'est la restriction du sommeil.
- Réassocier le lit au sommeil : se lever à la même heure chaque matin, éviter les siestes, n'aller au lit que lorsqu'on a sommeil, se lever si l'on n'arrive pas à dormir, et réserver le lit et la chambre au sommeil et à l'intimité — c'est le contrôle du stimulus.
Ce qui aide moins qu'on ne le pense :
- Les conseils génériques d'« hygiène du sommeil » — bain chaud, éviter le café, pas d'écran le soir, etc. Pris isolément, ils n'ont pas fait la preuve d'une efficacité fiable pour restaurer le sommeil.
- Les exercices de relaxation pratiqués seuls : la même analyse suggère qu'ils pourraient même se révéler contre-productifs. Un résultat à interpréter avec prudence, mais qui invite à ne pas s'y limiter.
Le cadre le plus efficace est un programme structuré, en présentiel, avec un thérapeute formé [10]. Autrement dit : si les troubles du sommeil sont installés, lire des conseils en ligne ou prendre un complément ne suffira probablement pas. Un véritable accompagnement, court mais bien conduit, fait toute la différence.
Enfin, certains médicaments contre la douleur peuvent eux-mêmes perturber le sommeil. Si vous constatez ce lien, parlez-en à votre médecin avant de modifier votre traitement par vous-même [1].
À retenir
Trois constats se dégagent de cette littérature. D'abord, un sommeil perturbé est un facteur de risque solide de douleur chronique : il précède souvent l'apparition de la douleur, plutôt qu'il ne la suit. Ensuite, restreindre volontairement le sommeil suffit à rendre l'organisme plus sensible à la douleur, en quelques jours seulement. Enfin, la TCC-I améliore de manière fiable le sommeil chez les patients qui cumulent insomnie et douleur, mais son effet sur la douleur elle-même reste plus modeste et variable selon les pathologies. Le sommeil apparaît donc comme un levier modifiable de la prise en charge de la douleur chronique, sans en être pour autant un remède à lui seul.
Questions fréquentes (FAQ)
Un mauvais sommeil peut-il causer une douleur chronique ?
Les grandes cohortes prospectives montrent qu'un trouble du sommeil augmente significativement le risque de développer une douleur musculo-squelettique chronique : odds ratio de 1,64 à court terme et de 1,39 à long terme (Runge et al. 2024, 116 746 participants). L'effet du mauvais sommeil sur la douleur ultérieure paraît au moins aussi marqué que l'effet inverse.
Quel traitement non médicamenteux fonctionne le mieux ?
La thérapie cognitivo-comportementale de l'insomnie (TCC-I) bénéficie du niveau de preuve le plus solide. Les composants les plus efficaces sont la restructuration cognitive, les approches de troisième vague, la restriction du sommeil et le contrôle du stimulus, délivrés en présentiel (Furukawa et al. 2024, 241 essais, 31 452 participants).
Les conseils d'hygiène du sommeil suffisent-ils ?
Non. L'éducation à l'hygiène du sommeil prise isolément n'est pas associée à un meilleur taux de rémission de l'insomnie (iOR 1,01 ; IC 95 % : 0,77–1,32). Les composants actifs de la TCC-I, encadrés par un thérapeute, sont nécessaires pour obtenir les meilleurs résultats.
Combien de nuits de mauvais sommeil suffisent à amplifier la douleur ?
Deux nuits de restriction de sommeil de 50 % suffisent à sensibiliser le système nociceptif chez l'adulte sain : la perception subjective de la douleur, la réponse EEG évoquée et l'abaissement du seuil de douleur à la pression sont significativement modifiés (Matre et al. 2015).
Références
- Haack M, Simpson N, Sethna N, Kaur S, Mullington J. Sleep deficiency and chronic pain: potential underlying mechanisms and clinical implications. Neuropsychopharmacology. 2020;45(1):205–216. DOI : 10.1038/s41386-019-0439-z. PMID : 31207606.
- Runge N, Ahmed I, Saueressig T, et al. The bidirectional relationship between sleep problems and chronic musculoskeletal pain: a systematic review with meta-analysis. Pain. 2024;165(11):2455–2467. DOI : 10.1097/j.pain.0000000000003279. PMID : 38809241.
- Uhlig BL, Sand T, Nilsen TI, Mork PJ, Hagen K. Insomnia and risk of chronic musculoskeletal complaints: longitudinal data from the HUNT study, Norway. BMC Musculoskeletal Disorders. 2018;19(1):128. DOI : 10.1186/s12891-018-2035-5. PMID : 29699540.
- Christensen J, Noel M, Mychasiuk R. Neurobiological mechanisms underlying the sleep-pain relationship in adolescence: A review. Neuroscience and Biobehavioral Reviews. 2019;96:401–413. DOI : 10.1016/j.neubiorev.2018.11.006. PMID : 30621863.
- Matre D, Hu L, Viken LA, et al. Experimental Sleep Restriction Facilitates Pain and Electrically Induced Cortical Responses. Sleep. 2015;38(10):1607–1617. DOI : 10.5665/sleep.5058. PMID : 26194577.
- Smith MT, Finan PH, Buenaver LF, et al. Cognitive-behavioral therapy for insomnia in knee osteoarthritis: a randomized, double-blind, active placebo-controlled clinical trial. Arthritis & Rheumatology. 2015;67(5):1221–1233. DOI : 10.1002/art.39048. PMID : 25623343.
- Enomoto K, Adachi T, Fujino H, Kugo M, Tatsumi S, Sasaki J. Comparison of the effectiveness of cognitive behavioral therapy for insomnia, cognitive behavioral therapy for pain, and hybrid cognitive behavioral therapy for insomnia and pain in individuals with comorbid insomnia and chronic pain: A systematic review and network meta-analysis. Sleep Medicine Reviews. 2022;66:101693. DOI : 10.1016/j.smrv.2022.101693. PMID : 36410076.
- Malfliet A, De Baets L, Bilterys T, et al. Cognitive Behavioral Therapy for Insomnia in Pain Management for Nonspecific Chronic Spinal Pain: A Randomized Clinical Trial. JAMA Network Open. 2024;7(8):e2425856. DOI : 10.1001/jamanetworkopen.2024.25856. PMID : 39120902.
- Kelleher EM, Wall A, Seymour B, Irani A. Why sleep matters in chronic pain: evidence across the lifespan. EBioMedicine. 2026;125:106158. DOI : 10.1016/j.ebiom.2026.106158. PMID : 41708400.
- Furukawa Y, Sakata M, Yamamoto R, et al. Components and Delivery Formats of Cognitive Behavioral Therapy for Chronic Insomnia in Adults: A Systematic Review and Component Network Meta-Analysis. JAMA Psychiatry. 2024;81(4):357–365. DOI : 10.1001/jamapsychiatry.2023.5060. PMID : 38231522.
Source : base de données PubMed (U.S. National Library of Medicine). Les citations ont été vérifiées à partir des métadonnées récupérées directement auprès de PubMed ; les affirmations contenues dans cet article se limitent strictement aux constats explicitement énoncés dans les résumés des sources citées. Photo : Unsplash (Unsplash License — usage commercial et non commercial autorisé). Les figures schématiques ont été produites à partir des seules valeurs numériques rapportées dans les résumés cités.